ブログ
脂質異常症について 知って得する医学知識㉔
脂質異常症について
健康診断で血液検査を行うと、検査結果の数値の中に「中性脂肪」「LDLコレステロール」「HDLコレステロール」という項目があるかと思います。この数値が異常をいわれた方もいるかと思います。
以前は高コレステロール血症とか高脂血症とかいわれていましたが、現在は脂質異常症と呼ぶようになりました。善玉と悪玉のコレステロールがあるとか聞いたぞ、悪玉が多いとよくないとか、太ると中
性脂肪の数値が高くなる気がする。といった話を聞いたかと思います。ここでは、そのあたりを詳しく解説します。
中性脂肪、LDLコレステロール、HDLコレステロールって何ですか?
まず、中性脂肪とLDLコレステロール、HDLコレステロールは血液中の脂質、脂肪の成分です。中性脂肪は内臓や筋肉を正常に動かしたり、ビタミンの吸収、体温維持などの役割ももち、生命活
動を行うにあたり非常に重要な物質です。血液中の中性脂肪は、空腹時の正常値が150までと定められており、高いと脂質異常症と診断されます。そして、コレステロールには、善玉と呼ばれる
HDLコレステロール、もう一つが悪玉と呼ばれるLDLコレステロールがあります。コレステロール自体は肝臓でつくられ、細胞膜やホルモンをつくりだす働きがあり、生命維持において重要な役割のある
物質です。LDLコレステロールは、肝臓でつくられたコレステロールを全身に運ぶ役目をもちますが、使わない分のコレステロールは血管や末梢組織に溜めていってしまいます。一方で、HDLコレステ
ロールはLDLが溜め込んで血管壁や末梢組織に溜まったコレステロールを肝臓にまで運んで持ち帰る役目があります。そのため、HDLは余分なコレステロールを取り除いてくれるので善玉、LDLは余
分なコレステロールを血管に溜めてきてしまうので悪玉と呼ばれるようになりました。LDLコレステロールは、空腹時の正常値が140までと定められています。高いと脂質異常症と診断されます。HDL
は逆に40未満だと異常です。
どんな人が脂質異常症になりやすいのか?
脂質や糖質の多い食習慣、運動不足、肥満で脂質が蓄積され脂質異常症になりやすいです。喫煙、過度な飲酒、ストレス、睡眠不足、遺伝も脂質異常症の発症に関与することが報告されています。
LDLコレステロールや中性脂肪が高いとなぜいけないのでしょうか?
数値に異常があっても基本的に症状がでないのが、この脂質異常症という病気です。ただLDLコレステロールは血管の老化(動脈硬化)を加速させる最も重要な要因の1つとされています。高い
まま放置すると、体中の血管壁に「あぶら」が溜まり、内部が詰まってしまい、心筋梗塞や脳梗塞などの重大な病気を引き起こします。中性脂肪の数値が高いと、皮下や内臓に脂肪が蓄えられてし
まうため、肥満やメタボリックシンドロームのリスクが高まります。また、動脈硬化による脳梗塞・心筋梗塞等のリスク、急性膵炎の発症リスクも高くなる恐れもあります。
LDLコレステロールや中性脂肪が高い場合、どのような治療法がありますか?
治療方法としては、主に食事療法、運動療法、薬物治療の3つに分かれ、これらを組み合わせて治療します。
【食事療法】
LDLコレステロールや中性脂肪が高いと指摘された方は、まずは自身の食生活を見直しましょう。例えば、今週の食事を振り返ってみて、ラーメンやファーストフード、揚げ物が多かったりしませんか?
脂質の多い食品を控えるとともに、野菜や果物を積極的に摂取し、食物繊維や青魚など、コレステロールを下げる食品を摂取し、バランスの良い食生活を心がけましょう。食物繊維の多い食品
(玄米、納豆、野菜、海藻、きのこ、こんにゃく)を増やしましょう。飽和脂肪酸(脂身のついた肉、ひき肉、バター、生クリーム、洋菓子)や、トランス脂肪酸の多い食品(マーガリン、洋菓子、ス
ナック菓子、揚げ菓子)は控えましょう。
【運動療法】
次に重要な治療法は運動療法です。ジョギングやウォーキングなどの有酸素運動のほかに筋トレなどの無酸素運動を取り入れましょう。LDLコレステロール、中性脂肪を下げるために必要な有酸素
運動の時間は、毎日30分程度を週に4日程度といわれていますが、まずは持続可能なものから始めてみてはどうでしょう。例えば、「通勤時に電車やバスの一駅分を歩く」ことや「仕事中になるべく
階段を使う」ことなど、現在の生活習慣に無理なく組み込めることからスタートすることが運動療法の第一歩となります。また、無酸素運動を組み合わせることも重要です。無酸素運動とは筋トレな
どのレジスタンス運動を指します。筋トレを行うことは、筋力をつけ脂質の代謝をよくします。
【薬物療法】
食事療法や運動療法を行い適正体重に達したにもかかわらずLDLコレステロールが十分に下がらない場合は、医師の指示に従って薬物治療を行うことも必要です。例えば、「スタチン」と呼ばれる
種類の薬物はからだの中でコレステロールが作られるのを抑えて血中のLDLコレステロールを下げる効果があります。また、エゼチミブという薬は小腸からのコレステロールの吸収を抑えることでLDLコレ
ステロールや中性脂肪を下げる効果があります。このような薬の併用でも効果が不十分な場合には、PCSK9阻害薬と呼ばれる注射薬が必要になることもあります。いずれの薬物治療においても、
治療を開始した後は、定期的に血液検査を受けて効果を確認し、必要に応じて薬物の調整を行うことが重要です。
中性脂肪やLDLコレステロールはどれくらい下げる必要があるのでしょうか?
中性脂肪については、空腹時の採血検査で、150未満にすることが目標となっています。
LDLコレステロールの目標値は皆さんの年齢や性別、生活習慣、基礎疾患により異なります。例えば男性、高齢、高血圧、糖尿病、喫煙などのリスク因子を多く持つ人は「高リスク」に分類され、
厳格なコントロールが求められ、LDL 120 mg/dL未満が目標になります。また、一度でも心筋梗塞を患った方は再発リスクが極めて高いことから、目標値もグッと厳しく管理することが求められ
LDL-Cは 70 mg/dL未満が目標になります。このようにLDLコレステロールの管理目標は人によって異なってきますので、ぜひ自分の目標値はかかりつけの先生に聞いてみましょう。
このように、脂質異常症は、症状がでないことがほとんどですが、放置していると心筋梗塞や脳梗塞のような重大な病気につながりますので、健診で異常を指摘されたら、クリニックや病院を受診するようにしましょう。
高血圧といわれたら 知って得する医学知識㉔
高血圧っていうのはどのような病気ですか?
全身の動脈がかたくなってきて、やわらかさを失い、血管の抵抗値が高くなり、流れが悪くなり、血液を流すのに圧力が必要になる病態が高血圧です。
高血圧の原因って何でしょうか?
生活習慣 塩分の摂りすぎ、肥満、運動不足、喫煙、過度の飲酒、ストレスなどが関係しています。腎臓病や糖尿病、内分泌の病気、ホルモンの分泌異常、睡眠時無呼吸症候群などが関係しています。年齢と
ともに血管の弾力性が低下し、血圧が上がります。70歳のひとと、30歳のひとを比べると、血圧は平均して20程高くなります。食塩摂取量が多いと、血圧は上昇します。血液中の塩分濃度が上昇すると、濃度を
調整しようと血流量が増えます。血流が増えると血圧が上昇します。日本人はまだ食塩摂取量は多く、平均9.8gです。ちなみに岡山は、10.8gで意外と多いです。糖尿病では動脈硬化、血管の弾性が失われ、
血圧が上昇します。腎臓病では、老廃物や塩分の尿への排泄が悪くなり、血液を増やすことで対処しようとしますが、それでは血流量が多くなるので、結果として血圧が上昇します。睡眠時無呼吸症候群では、呼
吸がとまってしまう病気なので、くるしくて、交感神経系が亢進して血圧が上昇してしまいます。
血圧ってどれくらいで高いと言われますか?
正常の血圧は130/80までです。治療開始の目安は140/90以上です。収縮期血圧は上の血圧140と拡張期血圧は下の血圧90です。
血圧が高いとどのようなことが起こりますか?
日本人の7万人のデータでみると、血圧が130/85以上になると、脳卒中(脳梗塞や脳出血)、心臓の血管が詰まる心筋梗塞の危険性が上昇します。160以上になると130程度な人に比べて、約5倍リスクがあり
ます。また認知症についても、血圧160以上の人は、120の人と比べて10倍認知症になりやすいです。また腎硬化症といって腎機能障害が起こりやすいと報告されています。血圧が高くても、のぼせたり、頭が痛く
なったりの血圧上昇の症状がでることは180以上など異常高値にならないとでてきません。症状がないからといって放置することはよくないことです。
血圧はどれくらいになっていればいいですか?
血圧の目標値が定められています。まずは収縮期血圧130未満、拡張期血圧80未満を目指しましょう。正常化を目指すなら、125/75未満にしましょう。
血圧って、家で測る?病院ではかる?
病院ではかったら、いつも血圧高いんや。病院の機械壊れているんやろか?それともうちの家の機械があかのか?よくいわれる言葉です。白衣高血圧というのがありまして、やはり病院にくると、緊張してしまうもので、
血圧は高くなりがちです。血圧の評価に最も大事なのは、家庭での血圧です。家庭血圧を測定して、医師にみせるのが一番いい方法です。血圧手帳に記載するとか、最近ではスマホのアプリなんかもあります。1日
に2回、朝起きて朝食前のおしっこした後と、夜は入浴後1時間以上のちのふとんに入る前に測るようにしましょう。
血圧って高い方が調子がいいですけど、下がるとふらふらする?
これをいう方はおられます。先ほどもいったように、血圧は130/80未満がいいのですが、時に高齢者の方の中に、血圧120未満になったら、低血圧の症状が出る方がおられます。低血圧の症状とは、ふらふらする、
倦怠感がでる、めまいがするなどです。このような患者様の場合には、少し血圧を高めに設定しないといけないこともあり、医師との相談が必要になります。
血圧を下げるために生活でできることは?
食塩摂取量 12g/日→6g/日に減塩すると、血圧は収縮期で7、拡張期で4下がると報告されています。減塩では、醤油はかけるよりつける。食卓に調味料をおかない。味付けは、酢やかんきつ類を使用して塩
分減らそう。麺類は汁は残そう。みそ汁は具沢山にして、汁は少なめでなどを意識してみてください。また、野菜などのカリウムを多く摂取すると(K3000mg/日)、血圧は収縮期で4下がると報告されています。カリウ
ムには塩分の排出を促進してくれる作用があります。藻類 果実 かき アボガド バナナ 梅干し いちご さつまいも 納豆 ほうれんそう にら こまつな しそ サニーレタスに多く含まれています。また体重を1㎏の
減量とすると血圧1.1/0.9下がります。運動療法でも毎日行う(40分ややきつい)と、血圧5/3下がります。
血圧の薬ってはじめるとやめられないのではないでしょうか?
140/90を超えて、生活改善を行っても、高値が続くようなら、お薬の治療開始を検討します。内服治療を開始した後も、生活習慣の改善を行うと、血圧は下がります。その際に、血圧の薬を減量してみて、血圧
高値にならないことを確認します。最終的にお薬をやめても血圧高値にならなければ、お薬を終了することはできます。ただ、加齢により血圧は上昇傾向になりますので、それに打ち勝つ生活習慣改善を行う必要が
あるので、お薬終了を得ることが難しい場合も確かにあります。
高血圧治療について
高血圧の原因により、お薬の選択は異なります。ただ単に血圧を下げるだけでは不十分な病態もあります。またお薬の調整も必要になります。本当にご自身の病態にあった血圧の薬がでているかについては、血圧専
門の先生に相談されることをお勧めします。
にんにく注射 1回 1100円(税込み)
自費
にんにく注射 1回 1100円(税込み)
薬剤名:ネオラミンスリービー
予約なしで、打てますが、待ち時間が長くなる可能性がありますので、ご連絡いただいてから来院されるとスムーズです。
また自費診療となるため、 保険診療と同日受診はできませんので、ご留意ください。
以下詳細です。
副作用については、添付文書を参照ください。![]() NO3062-02.pdf (0.59MB)
NO3062-02.pdf (0.59MB)
ネオラミンスリービーは、ビタミン B1 (チアミンジスルフィド)50㎎、ビタミン B6(ピリドキシン塩酸塩)100㎎、ビタミン B12 (ヒドロキソコバラミン酢酸塩)1㎎含有されています。
どんな人が打つといいの?
1.疲れや倦怠感を早く改善したい人
2.病み上がりの疲労感を早くなくしたい人
3.肌荒れで悩んでいる人
4.肩こりや腰痛の人
5.眼精疲労
など効果が期待されています。ご希望がございましたら、ご連絡ください。
健康診断で「異常」「要精密検査」と指摘されたら 知って得する医学知識㉓
健康診断の結果をしっかりフォローして、その後の健康や生活の質向上につなげていきましょう。
健康診断の結果全般について
健康診断の結果はどう判断したらいいですか?
健康診断では、「異常なし」、「要経過観察」、「要精密検査」、「要治療」などと判断されます。それぞれの意味を知って、的確な対応を行ってください。
異常なし
検査結果が正常範囲内だったことを表しますので、特に心配する必要はありません。
要経過観察・要再検査
正常範囲ではないので、数ヶ月~1年後に再検査を受ける必要はありますが、緊急性はない状態です。生活習慣などの改善を心がけることで、正常範囲内に戻すことや、悪化を防いでいきましょう。当院ではその方に合わせたアドバイスや無
理のない範囲での改善方法などについて詳しくお伝えしておりますので、お気軽にご相談ください。
要精密検査
さらに詳しく検査する必要がありますが、精密検査の結果、異常がないという可能性もある状態です。精密検査では、健康診断だけでは特定できない病気についてしっかり調べることができます。「要精密検査」と言われたら、必ず受診し
てください。
要治療
すでに治療が必要な異常値が見つかったという状態です。すぐに専門医を受診して、的確な診断を受け、最適な治療についてしっかり相談してください。
異常などが指摘された場合について
心電図検査で、何か書いているけど、先生には詳しくは何も言われませんでした。大丈夫なのでしょうか?
心電図異常については、まず心電図の機械において、自動解析で所見がつきます。それを医師が見て、結果を判断します。もちろん緊急性のある心電図については、受診を勧められます。ただ、様々な心電図異常があり、それには解釈が必
要であり、専門の医師でないときちんと病態を把握することができない、説明が難しい、心電図異常もあります。当院は循環器内科ですので、心電図異常については専門に取り扱っておりますので、それぞれの心電図異常に対して、どのよ
うな追加検査が必要か、治療が必要なのか、悪化することがあるのか、疑問にお答えすることが可能です。心電図異常で気になりましたら、いつでもご相談ください。
血圧を自宅で計測すると120/60程度ですが、健康診断で高血圧を指摘されました。受診したほうがいいですか?
健康診断やクリニックで受ける血圧測定では、緊張して血圧が高めに出てしまうことがよくあります。血圧は食事や運動によって大きく変化しますし、心理状態によっても変わってしまいます。そのため、1回の血圧測定が基準値より高いか
ら高血圧症と診断することはありません。ただし、高血圧症は、脳出血・脳梗塞や心筋梗塞、認知症などの疾患の原因にもなってしまいます。そのため、健康診断で高血圧を指摘されたらその結果と、ご自宅でリラックスして何度か計測し
た血圧の結果を持って受診することをおすすめしています。血圧測定は、朝起床後1時間以内でトイレ後食事前が最適です。夜は、入浴後1時間経過している就寝前が最適です。1日に2回測定してみてください。血圧が高くても症状がでな
いことの方が多いです。症状がないからといって放置しない方がよい病気になります。
糖尿病の疑いがあると指摘されました。合併症が怖いと聞いていて不安です。
糖尿病では血液中のブドウ糖である血糖が慢性的に高くなることで血管に負担をかけ続け、動脈硬化を引き起こし、脳梗塞や心筋梗塞のリスクを上昇させます。さらに、高血糖の状態が続くと全身の毛細血管にも重大な障害を起こし、失明
や足の壊死、透析治療が必要になる腎機能障害などの合併症につながってしまう可能性もあります。こうした重大な合併症を起こさないためにも、自覚症状のない初期の段階で的確な治療をはじめることが重要です。放置してしまうと生命
や生活の質を脅かす危険性があるため、糖尿病の疑いを指摘されたら、必ず受診するようにしましょう。
コレステロールが高いと指摘されたのですが、なにも症状がないので受診にためらいがあります。お薬とか飲まないといけないのですか?
コレステロールには善玉と悪玉があり、悪玉のLDLコレステロールと中性脂肪が動脈硬化を引き起こします。一方、善玉のHDLコレステロールは動脈硬化を防ぐ役割を持っています。悪玉コレステロールが増えると動脈硬化を引き起こしま
すが、動脈硬化には自覚症状がほとんどありません。症状としては、脳梗塞や心筋梗塞になりでてくるので、症状が出た際には重篤な状態となります。まずは、受診して相談することから始めましょう。
まずコレステロールが高くなっている原因がないか調べてもらいましょう。甲状腺機能や、ネフローゼ症候群がないかを調べないといけません。
次に、コレステロールの目標値は、それぞれの方の状態で異なります。まず、ご自身にどのような動脈硬化の危険性があるのか評価してもいましょう。リスクには、低リスク、中リスク、高リスクがあり、リスクによりコレステロールの目
標値が異なります。その評価を受けたのち、食事や運動習慣について相談しましょう。場合によっては、お薬の治療が:必要になる可能性があります。
肝機能障害を指摘されました。どんな原因が考えられますか?
アルコールの過剰摂取と肥満による脂肪肝を筆頭に、薬剤性、ウイルス性(B型、C型)肝炎などが考えられますが、診断には専門的な検査が必要です。
肝臓ではたんぱく質の合成、糖分や脂肪の貯蔵、胆汁の生成、有害な物質の分解や解毒などが行われています。一般的な健康診断では、肝臓の細胞中に存在するタンパク質であるAST(GOT)、 ALT(GPT)、 γ-GTPなどがどのくらい血液に含
まれるかを調べる肝機能検査をしています。正常な状態ではこうしたタンパク質は血液中にわずかしか存在しません。ただし、肝細胞がさまざまな原因によって壊れてしまうとこうしたタンパク質が流出するので血液中の数値が上がりま
す。脂肪肝の場合には、生活習慣の改善が必須ですし、他にも厳重な経過観察を要する病気の可能性もあるため、早めにご相談ください。
貧血で内視鏡検査をすすめられ、戸惑っています。
貧血は血液中のヘモグロビンが不足している状態です。ヘモグロビンは、全身に酸素を運ぶ赤血球に含まれており、貧血が起こる原因には、鉄分不足と慢性的な出血などがあります。女性の場合、生理による慢性的な出血と鉄分不足によっ
て貧血が見られるケースがよくあります。若い女性の場合、ダイエットや偏食なども貧血リスクを上げる原因になっています。40歳以上の年齢では、胃潰瘍・胃がんや大腸がん、婦人科系の病気などによる慢性的な出血があって貧血が起
こっている可能性が高くなります。こうした病気で貧血の症状が出ている場合に治療を受ける必要があるため、貧血を指摘された場合には、受診してください。
尿検査で「異常あり」と指摘されました。どんな検査が必要ですか?
尿検査では血尿の有無、体に必要な糖やタンパクの量などを調べています。ただし、結果は前日や当日の状態などに左右されるため、精密な検査を行わなければ診断はできません。そのため、「異常あり」と指摘されたら一般的な健康診断
では行わない腹部超音波検査などで治療が必要な病気があるかどうかを調べます。可能性のある病気としては、尿路感染症、尿路結石、腎機能障害、腎炎、糖尿病、腫瘍などが考えられます。
メタボリックシンドロームは病気ですか?
内臓脂肪が過剰に蓄積して、高血圧や糖尿病、脂質異常症(高脂血症)といった生活習慣病をいくつか合併している状態がメタボリックシンドロームです。
診断では、腹囲「男性85cm、女性90cm以上」であること、さらに血圧「収縮期130以上または拡張期85mmHg以上」、中性脂肪「150mg/dL以上またはHDLc40mg/dL未満」、血糖「110mg/dL以上またはHbA1c6.0%以上」が2項目
以上当てはまると診断されます。生活習慣病は血管に大きな負担をかけ続ける病気です。そのため、メタボリックシンドロームの状態が続くと全身の血管に負担がかかり続けて動脈硬化が進行します。その結果、脳梗塞や心筋梗塞を発症す
るリスクが高まります。それぞれの病気が単独では治療の必要がない軽度の場合でも、メタボリックシンドロームでは複数の生活習慣病が合併して起こっているため早めの治療が必要になるケースがよくあります。当院では、内科だけでな
く循環器科の専門医も連携して治療を行っているため、メタボリックシンドロームを指摘されたらお気軽にご相談ください。
睡眠時無呼吸症候群について 知って得する医学知識㉒
睡眠時無呼吸症候群とは?
その名の通り、睡眠中に無呼吸状態が繰り返される病気です。つまり、眠っている間に呼吸が止まっている状態のことをいいます。Sleep Apnea Syndromeの頭文字をとって、「SAS(サス)」と言われます。10秒以上の気流停止(気道の空気の流れが
止まった状態)を無呼吸とし、1時間あたり5回以上あれば、睡眠時無呼吸です。この病気が深刻なのは、寝ている間に生じる無呼吸が、起きているときの私たちの活動に様々な影響を及ぼしうること。気付かないうちに日常生活に様々なリスクが生じる可能
性があるのです。
睡眠時無呼吸症候群の症状
- いびきをかく
- いびきが止まり、大きな呼吸とともに再びいびきをかき始める
- 呼吸が乱れる、息苦しさを感じる
- 何度も目が覚める(お手洗いに起きる)
- 頭が痛い、ズキズキする
- 熟睡感がない
- 強い眠気がある
- だるさ、倦怠感がある
- 集中力が続かない
- いつも疲労感がある
上記の症状に該当する方は医師へご相談されることをお薦めします。本来、睡眠は日中活動した脳と身体を十分に休息させるためのもの。その最中に呼吸停止が繰り返されることで、身体の中の酸素が減っていきます。そうすると、寝ている本人は気付いてい
なくても、寝ている間中脳や身体には大きな負担がかかっているわけです。その結果、強い眠気や倦怠感、集中力低下などが引き起こされ、日中の様々な活動に影響が生じてきます。自覚症状の感じ方や程度には個人差があるので、可能であれば寝ている
間のことについてぜひご家族やパートナーにきいてみてください。「ちょっと疲れているだけ」、「いつものこと」で終わらせず、日常生活を振り返ってみましょう。
睡眠時無呼吸症候群の原因とメカニズム
睡眠中に呼吸が止まる二大要因
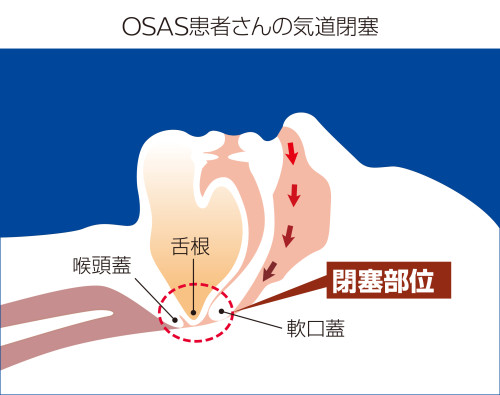
無呼吸が起きる原因によって、SASは大きく2つに分類されます。1つ目は、空気の通り道である上気道が物理的に狭くなり、呼吸が止まってしまう閉塞性睡眠時無呼吸タイプです。2つ目は、呼吸中枢の異常による中枢性睡眠時無呼吸タイプです。 9割の
患者様は閉塞性睡眠時無呼吸タイプです。これは、上気道に空気が通る十分なスペースがなくなり呼吸が止まってしまうタイプです。上気道のスペースが狭くなる要因としては、首・喉まわりの脂肪沈着や扁桃肥大のほか、舌根(舌の付け根)、口蓋垂(の
どちんこ)、軟口蓋(口腔上壁後方の軟らかい部分)などによる喉・上気道の狭窄が挙げられます。 これには、骨格とその中におさまる解剖学的な組織の量が関係します。元々大きい骨格であれば多少太ったとしても、つまり組織の量が増えても、上気道を
狭める可能性はそう高くはありません。しかし、例えば元々小さい骨格の場合はどうなるでしょう?上気道のスペースが圧迫されて狭くなり、元から上気道のスペースが少ない場合にはさらに閉塞しやすい状況になるわけです。
睡眠時無呼吸症候群になりやすい人
タバコがやめられない人。お酒が好きで、寝る前のお酒が習慣化している人。太り気味の人。高血圧、糖尿病、高脂血症などの既往がある人。
見た目の特徴
無呼吸症候群は太った男性がかかる病気というイメージがあるかもしれませんが、太っていなくても、痩せていても、女性でもかかる病気です。睡眠時無呼吸症候群になりやすい形態的特徴は、首が短い。首が太い、まわりに脂肪がついている。小顔。下顎が
後方に引っ込んでいる。歯並びが悪い。
年齢
30~60代のちょうど働き盛りにあたる年代は要注意です。多くの方が生活習慣病を発症したり、体型が変化したりする年代でもあります。年齢と共に喉や首まわりの筋力が衰えることもリスクを高める一因です。20歳の頃のご自分を思い浮かべて下さい。その
頃と比べて10kg以上太ったというような場合は、首・喉まわりの脂肪が増えて気道を狭くしやすくしている可能性があります。思い当たる方は注意が必要でしょう。 閉塞性睡眠時無呼吸(OSA)は男性に多いことが報告されていますが、更年期以降には女性
の罹患率も高まります。閉経後では閉経前と比べて発症率がおよそ6倍にもなるというデータも報告されています。
睡眠時無呼吸症候群の合併症
高血圧の発症リスクは、無呼吸や低呼吸がない方に比べて無呼吸があると、約1.4~2.9倍高血圧になるリスクがあると報告されています。心房細動の発症頻度が無呼吸がない人に比べて、無呼吸症候群があると2倍以上も発症のリスクが高いことが報告
されています。死亡・脳卒中・心筋梗塞の発症率については、無呼吸がない人に比べて、無呼吸症候群があると約1.6倍発症率が高いことが報告されています。
睡眠無呼吸症候群の検査
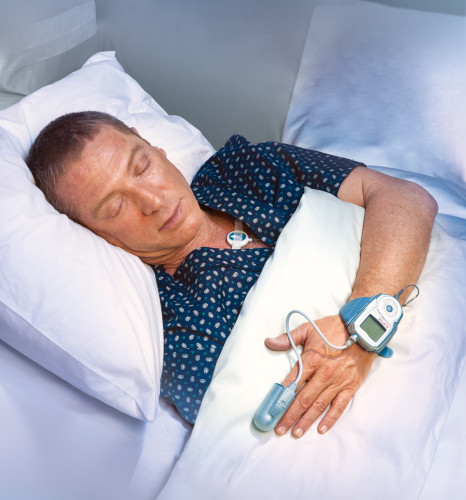
⓵まずは、簡易の検査を自宅で行います。自宅でも取扱い可能な検査機器を使って、普段と同じように寝ている間にできる検査です。手の指や鼻の下にセンサーをつけ、いびきや呼吸の
状態から睡眠時無呼吸症候群(SAS)の可能性を調べます。自宅でもできる検査なので、普段と変わらず仕事や日常生活をそれほど心配せずに検査することができます。
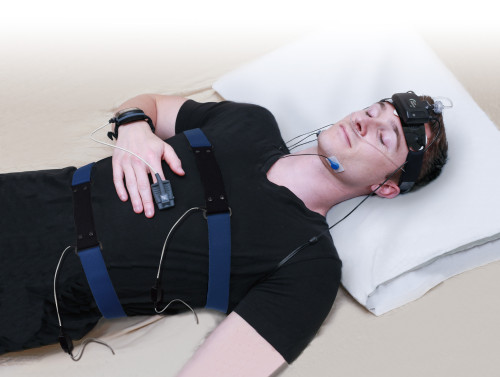
②次に簡易検査よりもさらに詳しく、睡眠と呼吸の「質」の状態を調べる検査です。終夜睡眠ポリグラフ(PSG)検査と呼ばれます。今までは入院で1泊しての検査が必要でしたが、当院では、自宅での検査が可能になっています。簡易検査を行った後に、ご
相談しましょう。検査内容としては、口と鼻の気流(空気の流れ)、血中酸素飽和度(SpO2)、胸部・腹部の換気運動、いびきの音、睡眠時の姿勢 など。
睡眠時無呼吸症候群の治療
生活習慣を見直す
睡眠時無呼吸症候群の原因となる生活習慣を変えることが、まず大切です。様々な原因があるので、できることから取り組みましょう。ただし、重い睡眠時無呼吸症候群の方には効果が限られたり、効果が出るまで時間がかかったりする方法ですので、重い方
は、CPAP療法なども一緒に行うことが必要です。睡眠時無呼吸症候群の最も多い原因は肥満です。肥満を解消するため、減量が有効です。基本的には、食事量を減らし、運動を増やします。タバコは、喉に炎症をおこし、睡眠中の無呼吸をおこしやすくな
ります。禁煙することで、睡眠時無呼吸症候群になりにくくなります。就寝前に飲酒をすると、喉の筋肉を緩め、気道の閉塞を引き起こしやすくなり、いびきや睡眠時無呼吸を悪化させます。就寝前にはお酒を飲まないようにしましょう。
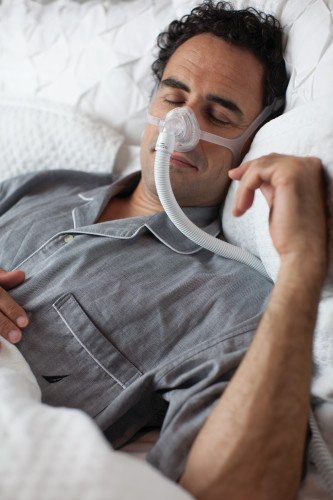
CPAP療法
CPAP療法(持続陽圧呼吸療法)とは、で圧力をかけた空気を鼻からに送り込み、気道(空気の通り道)を広げて、睡眠中に呼吸が止まらないようにする治療法です。CPAPは、CPAP機器本体、空気を送るチューブ、鼻に当てるマスクからなり、睡眠中
はこれを装着します。圧力の大きさは、呼吸にあわせて自動的に調整します。また、日中の眠気など自覚症状も、CPAP療法を行うことで、改善することが知られています。検査でAHI 20以上の方は、健康保険が利用できます。毎月1回、定期的に通院して
いただきます。受診の際は、症状や使用状況の確認や血圧測定などに加え、CPAP療法の解析を行い、データに基づく診療を行います。
マウスピース(口腔内装置)
マウスピース(口腔内装置)は、着けて寝ることで、あごを強制的に前へ移動させ、舌が落ち込んで気道を閉塞するのを防ぎます。治療効果はCPAP療法の方が優れていますので、CPAP療法の対象とならない、軽症の睡眠時無呼吸症候群の方の治療法
です。小さいため、持ち運びができるのも利点です。
手術
扁桃やアデノイドの肥大が原因である場合、手術によって睡眠時無呼吸症候群が改善することがあります。大人の場合は、効果は限定的で、CPAP療法を上回る効果を期待できる方は少ないです。代表的な手術には以下のものがあります。当院では手術
は行っておりませんので、専門病院をご紹介いたします。